Москва и Подмосковье, Кемерово и Новокузнецк, Псков, Омск, Краснодар – эти названия сегодня звучат не просто как географические точки на карте страны. Они стали безмолвными свидетелями провалившихся реформ, когда цифры на бумаге ловко подгонялись, словно фокусник прячет карты в рукавах. Обещания «оптимизации» обернулись жестокой реальностью: четверть медицинского персонала оказалась под сокращением, а в некоторых сегментах — гораздо больше. Младший персонал был урезан на 63%, медсестёр стало меньше на 16%. За период с 2013 по 2024 год бюджетное здравоохранение потеряло около 670 тысяч сотрудников.
За каждой такой цифрой стоит живой человек – врач, медсестра, санитар, и пациент, который так и не дождался своевременной помощи. И пока система рушится, те же самые чиновники, что подписывали приказы о сокращениях, продолжают выступать перед камерами, рассуждая о демографии, национальных целях и заботе о здоровье граждан. Контраст между словами и делами поражает.
Начало конца: Майские указы и «эффективность» на бумаге
Всё началось в 2012 году, когда были изданы знаменитые майские указы президента, обещавшие рост зарплат медицинским работникам. Формально это решение выглядело безупречно, вызывая лишь аплодисменты. Но красивая картина существовала только на бумаге. Фактически же регионам не предоставили необходимого финансового обеспечения.
В результате возник механизм, который официально назывался «оптимизацией», но по сути стал планомерным уничтожением всей системы отечественного здравоохранения. Чтобы формально выполнить требования указов, местные власти выбрали путь наименьшего сопротивления: вместо повышения доходов они начали сокращать штат. Первыми под удар попали те, кто снижал средние показатели зарплат – санитары и младший медперсонал.

Эти люди выполняют самую тяжёлую и незаметную работу: уход за лежачими пациентами, гигиенические процедуры, помощь в базовых потребностях. Их переводили на другие должности или увольняли, прикрываясь «переаттестацией» и новыми профстандартами. С юридической точки зрения всё выглядело корректно, но по сути система лишалась своей опоры.
Невидимые герои: Удар по младшему звену
Итог оказался предсказуемым и драматичным: нагрузка на оставшихся сотрудников выросла более чем на 20%. Дефицит кадров достиг масштабов, которые уже невозможно игнорировать: сегодня не хватает десятков тысяч врачей и сотен тысяч работников среднего звена. Эта тревожная тенденция сохраняется, и её цена – здоровье и жизни людей.
Исследования, основанные на данных Минздрава и Росстата, выявили пугающую зависимость: рост смертности трудоспособного населения напрямую связан с масштабами кадровых сокращений. Чем сильнее урезали персонал, тем выше становились показатели смертности. Это не просто статистика, это судьбы.
Эхо трагедий: Рост смертности и новокузнецкий кошмар
За примерами далеко ходить не приходится. Новокузнецк стал трагическим символом этой «оптимизации». Случай в роддоме, где загубили девять младенцев, мог бы стать тревожным сигналом для пересмотра всей политики. Но этого не произошло. Подобные события — не исключение, а лишь проявление системной проблемы. Как отмечал экономист и депутат Госдумы Михаил Делягин, это лишь «верхушка айсберга», за которой скрывается масштабное сокращение инфраструктуры родовспоможения по всей стране.
Если обратиться к цифрам по Кузбассу, картина становится ещё более наглядной. Начиная с 2020 года в Кемеровской области прекратили работу 16 медицинских учреждений. В течение одного лишь 2022 года шесть родильных домов либо закрыли, либо перепрофилировали. Для региона с населением около 2,5 миллиона человек сегодня функционирует всего 14 мест, где принимают роды: 12 родильных отделений и 2 перинатальных центра.
Путь к рождению: Испытания для беременных
К этим цифрам добавляется суровая реальность географии. По словам врача-педиатра Игоря Кашабы, за последние годы в регионе было закрыто примерно 100 фельдшерско-акушерских пунктов. Это означает, что для постановки на учёт беременной женщине из сельской местности приходится преодолевать расстояния в 100, 150, а иногда и 200 километров. В условиях сибирского климата – зимой, при метелях и ограниченном транспортном сообщении, когда автобус может ходить всего несколько раз в неделю – такие поездки становятся серьёзным испытанием, а порой и смертельной лотереей.
И тогда возникает закономерный, мучительный вопрос: что происходит, если роды начинаются раньше срока или возникают осложнения? В подобных условиях дорога в медицинское учреждение становится последней. На этом фоне продолжают звучать заявления о приоритетах демографической политики и заботе о здоровье населения. Экономист Михаил Делягин сформулировал это в виде прямого вопроса:
«Что может быть “рентабельнее” для страны с демографическими проблемами, чем рождение новых граждан?»
Практика же, по мнению критиков, демонстрирует иную логику – процессы в системе выглядят так, будто рождение детей воспринимается как нагрузка, а не как приоритет.
Карта разрушения: Закрытие роддомов по всей стране
Ситуация в масштабах всей страны демонстрирует ещё более заметные тенденции. Медицинский юрист Наталья Барсова, анализируя данные «Российского статистического ежегодника», указывает на значительное сокращение инфраструктуры. Количество коек для рожениц снизилось с 90,7 тысячи в 2000 году до 50,3 тысячи в 2023 году – почти на 45%. Если пересчитать на 10 тысяч женщин репродуктивного возраста, показатель уменьшился с 23,1 до 14,7. Аналогичная динамика наблюдается и в отношении гинекологических коек, а также числа медицинских организаций – оба показателя сократились почти вдвое.
Сокращение затронуло и кадровый состав. Число акушерок уменьшилось с 76,7 до 48,5 тысячи, то есть примерно на 37%. Наталья Барсова отмечает, что
«В результате на одну акушерку приходится всё больше беременных и родов на фоне сокращения коечного фонда».
На практике это означает рост нагрузки, хроническую усталость персонала и повышение вероятности трагических ошибок. И как следствие – те самые девять младенцев в Новокузнецке.
Проблема не ограничивается одним регионом. В Псковской области, в частности в Дедовичском районе, жители выходили на акции протеста из-за закрытия больницы. Реакция со стороны чиновников, по словам местных жителей, была минимальной. Люди формулируют своё отношение с отчаянием:
«Благодарим за такую “заботу” — скоро все вымрем».
И такая ситуация повторяется по всей стране. Вот лишь несколько примеров:
-
- Москва. В Марьиной Роще снесли здание бывшего роддома, на его месте планируют построить деловой центр.
- Подмосковье. В Павловском Посаде ликвидировали единственный роддом при Центральной районной больнице. В Протвино роддом ещё не закрыли, но жительниц города возят рожать в другие города. В Егорьевске роддом при центральной больнице в период пандемии отдали под ковидное отделение, а после так и не открыли.

- Омск. В 2022 году ликвидировали роддом №5, его присоединили к медико-санитарной части.
- Гусь-Хрустальный. В 2025 году после смерти роженицы летом закрыли полноценное родильное отделение, оставив только ургентный зал.
- Катайск. В 2017 году закрылся роддом, а в сентябре — родильное отделение в местной больнице.
- Чукотский АО. В Билибино закрыли роддом, и теперь беременных и рожениц перенаправляют на роды в Анадырь (за 1051 км от города).
- Свердловская область. В Ревде закрыли единственный роддом в связи с «тенденцией снижения количества родов».
Несмотря на различия в географии, ситуация во многом схожа. Одной из причин остаётся хронический дефицит региональных бюджетов. В Кемеровской области он, по отдельным оценкам, достигает десятков миллиардов рублей. При этом федеральные требования по выполнению демографических показателей сохраняются, но денег в регионы центр не даёт. В таких условиях основной управленческий инструмент — это сокращение и укрупнение учреждений, которое официально объясняется «снижением нагрузки» и повышением эффективности. В отчётности показатели выглядят красиво, а по факту — катастрофа.
Без денег и без выбора: Врачи на грани
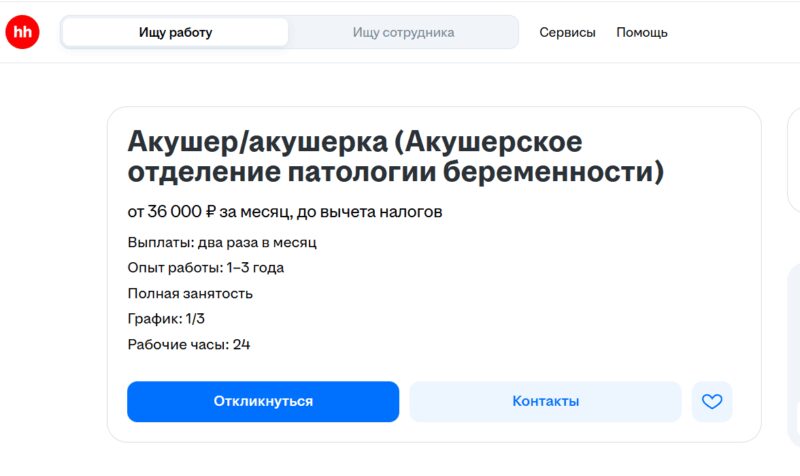
Кто же работает в таких условиях? Достаточно открыть любой сайт с вакансиями по Кузбассу. Зарплаты врачей и акушерок в районных роддомах колеблются в пределах 25–36 тысяч рублей. При этом уровень ответственности – максимальный: речь идёт о жизни и здоровье людей. Рабочий график фактически круглосуточный, нагрузка – постоянная, а эмоциональное напряжение – запредельное. После тяжёлых смен специалисты нередко возвращаются домой лишь на несколько часов, чтобы затем снова выйти на работу.
Формируется парадоксальная ситуация: в системе остаются не те, кто выбирает её сознательно, а те, у кого нет возможности уехать. Молодые специалисты не стремятся в малые города и сёла – мотивации для этого практически нет. В ряде случаев уровень дохода сопоставим с заработком в торговых сетях, но без сопоставимой ответственности. Опытные сотрудники, наблюдая за происходящим, переходят в частный сектор или уезжают. В результате оставшийся персонал вынужден выполнять работу за двоих или троих, что приводит к выгоранию, накоплению усталости и, как следствие, к росту профессиональных рисков.
На этом фоне обсуждаются инициативы по обязательной отработке для выпускников медицинских вузов. Фактически речь идёт о системе распределения, при которой молодой специалист после многолетнего обучения обязан работать там, куда его направят. В случае отказа – иск о возмещении расходов на обучение. И это уже не про свободу выбора, это про крепостное право. Да, когда из-под палки загоняют в государственную медицину тех, кто отучился на бюджете, это ещё можно понять. Но как быть с теми, кто обучался на коммерческой основе? Многие родители брали кредиты под драконовские проценты, в надежде, что после обучения их ребёнок уйдёт в частную медицину и сможет зарабатывать. А теперь по факту их фактически насильно запихивают в сельские больницы, мол, ничего, потерпите, надо помочь стране. Какая мотивация должна быть у таких врачей? Всё это приведёт к тому, что количество желающих поступать в медвузы резко сократится, что вызовет ещё больший кадровый голод.
Демографическая пропасть: Цена потерянных жизней
Оценки происходящего звучат и в публичном пространстве. Так, в одном из материалов отмечалось, что «Проблемы с квалификацией, неэффективное использование оборудования, низкие зарплаты и подмена штатных сотрудников — это итог длительной политики управления отраслью».
Пандемия стала серьёзным испытанием для системы. Показатели смертности среди трудоспособного населения заметно выросли. При этом аналитические оценки показывают: при сохранении кадрового потенциала на уровне начала 2010-х годов эти показатели могли бы быть существенно ниже. Если рассматривать долгосрочный эффект, эксперты указывают на значительные демографические потери. Речь идёт о сотнях тысяч человек трудоспособного возраста, чьи жизни могли быть сохранены при иных условиях функционирования системы здравоохранения. Это не только статистика — это люди, которые могли продолжать работать, создавать семьи и участвовать в развитии экономики.
Эксперт в сфере здравоохранения Гузель Улумбекова обращает внимание на ключевой демографический разрыв между числом умерших и родившихся, который достигает сотен тысяч человек. Дополнительный фактор — сокращение числа женщин репродуктивного возраста, особенно в группе 20–34 лет, на которую приходится основная доля рождений — их число сократилось на 7 миллионов человек.
Так что же делать? Речь идёт уже не о точечных решениях, а о мерах экстраординарного уровня. В их числе — кратное усиление поддержки семей, включая, например, удвоение материнского капитала. Причина проста: с рождением второго ребёнка доход семьи в среднем снижается примерно в полтора раза, а при появлении третьего — почти в два с половиной.
Кроме того, требуется серьёзное увеличение финансирования демографической политики — на уровне дополнительных триллионов рублей. Параллельно эксперты говорят о необходимости пересмотра расходов на здравоохранение: с текущих примерно 3,2% ВВП хотя бы до 5%. Для сравнения, государства Восточной Европы, прошедшие трансформацию после социалистического периода, сегодня направляют на медицину около 6% ВВП, и люди там в среднем живут на 6 лет дольше.
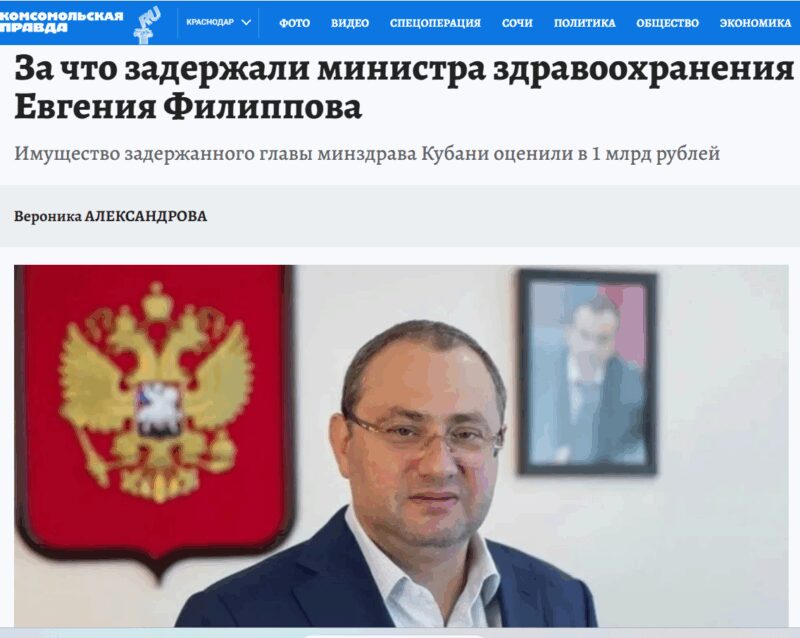
Однако денег нет. Они ушли совсем на другие цели. Например, осели в карманах вороватых чиновников на Кубани, в частности у местного министра здравоохранения, у которого только недвижимого имущества было обнаружено на 1 миллиард рублей, и это уже не говоря о заместителе губернатора, который успел «нахапать» активов на сумму 100 миллиардов рублей. А пока денег нет, в Кемерове закрывают роддома, в Пскове митингуют против закрытия больниц, а в Новокузнецке хоронят младенцев.
Неизбежный кризис: Вопрос времени
Отдельного внимания требует человеческий фактор. Система всё чаще сталкивается с выгоранием персонала, низким уровнем доходов и высокой ответственностью без соответствующих полномочий. Врач, не обеспеченный ни оборудованием, ни поддержкой, оказывается крайним в любой критической ситуации. Именно на него спускают всех собак в случае чего. Возникает закономерный вопрос: насколько справедливо возлагать ответственность на конкретного руководителя учреждения, если оно на протяжении многих лет функционировало в условиях хронического дефицита ресурсов? Если инфраструктура постепенно сокращалась, а поток пациентов, наоборот, увеличивался?
Кстати, а вы знали, что в стране сегодня «эффективная» медицина? По крайней мере, именно так это выглядит со стороны. Если судить по цифрам, складывается ощущение, что арифметика в управлении отраслью стала чем-то вроде трюков иллюзиониста: около четверти медицинского персонала было сокращено, при этом официальные заявления продолжают утверждать, что система функционирует стабильно. Сильнее всего удар пришёлся по младшему звену. Санитарный персонал сократили примерно на 63%, число медсестёр — примерно на 16%. И здесь возникает простой, но принципиальный вопрос: если уменьшается число тех, кто обеспечивает базовый уход за пациентами, то каким образом предполагается поддерживать качество лечения на прежнем уровне?
Формально при этом продолжает действовать конституционная норма о праве граждан на охрану здоровья (статья 41 Конституции РФ). Однако на практике всё чаще возникает ощущение, что реализация этого права зависит не от гарантии, а от наличия ресурсов, кадров и инфраструктуры в конкретном регионе. На этом фоне продолжается новый этап так называемой оптимизации системы. И всё чаще звучит тревожная мысль: дальнейшие последствия становятся вопросом не гипотетическим, а лишь временным. Речь уже идёт не о том, произойдёт ли очередной кризис, а о том, когда именно и в каком месте он проявится — в каком городе, в каком роддоме или больнице.
Цена этих решений уже не абстрактна — она выражается в конкретных потерях, которые продолжают расти. Но кто назначил эту цену? Те, кто услужливо подаёт аналитические выкладки, на основании которых потом рождаются указы? Нет, это дело рук тех, кто эти указы исполняет. Зачем они так делают, и почему до сих пор за это никто не ответил? Это уже вопрос к компетентным органам.
Сколько ещё человеческих трагедий должно произойти, прежде чем станет очевидно, что сокращение расходов в медицине напрямую отражается на жизни людей?
Подписывайтесь на наши каналы и первыми узнавайте о главных новостях и важнейших событиях дня.
